
<<< 呼吸科医生会诊
「医生,快看看我的孩子,突然发烧 1 天多了,最高体温有 40+ ℃,吃了布洛芬,体温可下降又易反复,还说头晕啊!」
立即查看孩子,6 岁,全身发烫、呼吸急促,还全身皮肤稍苍白,颜面、口唇稍苍白,难道又是一个新冠感染?立刻查核酸抗原:两条杠!情况紧急,快收入院 ICU 治疗!
>>> 入院病情
入院查体:T 40.0 ℃,P 142 次/分,R 45 次/分,BP 102/63 mmHg,SPO2 93%(鼻导管吸氧)。神清,精神尚可。全身皮肤稍苍白。颜面、口唇稍苍白。咽稍充血。未见鼻翼扇动及三凹征。双肺呼吸音粗,未闻及干湿性啰音。心律齐,心音中强,心前区未闻及杂音。腹软,肝肋下 2 cm 可扪及肿大,脾肋下未扪及肿大,肠鸣音约 4 次/分。四肢肌张力正常、肢端暖和。CRT<2S。肛周皮肤潮红,见少许瘀斑。
血气分析:PH 7.56,PaO2 74 mmHg,PaCO2 20.4 mmHg,HCO3- 18.3mmol/L,ABE -3.4mmol/L,SBE -3.8 mmol/L。
血常规:白细胞计数 0.98×10^9/L,中性粒细胞计数 0.08×10^9/L,淋巴细胞计数 0.84×10^9/L,淋巴细胞百分比 85.2%,红细胞 2.53×10^12/L,血红蛋白 67 g/L,血小板 163×10^9/L。
电解质:钠 126.83 mmol/L,钾 3.66 mmol/L,氯 94.46 mmol/L,钙 1.76 mmol/L,镁 0.65 mmol/L , 铁 2.56 umol/L,肌酸激酶 24.10 U/L。
血沉 77 mm/h;C 反应蛋白 92.92 mg/L;降钙素原 46.933 ng/mL。
肝功能:总胆红素 5.06 umol/L , 直接胆红素 1.22 umol/L,总蛋白 55.08 g/L,白蛋白 30.19 g/L,肌酐 42.93 umol/L。
免疫组合:免疫球蛋白 M 0.96 g/L,免疫球蛋白 A 0.04 g/L,免疫球蛋白 G 9.14 g/L,补体 C4 0.37 g/L,补体 C3 1.09 g/L。
凝血功能:凝血酶原时间 23.4 sec,国际标准化比值 1.98,纤维蛋白原 4.24 g/L。
12 导联同步心电:窦性心动过速,160 次/分。
床旁腹部彩超 (腹部):1、肝稍大;2、脾稍大。
胸部平片:双肺多发病灶,左中肺明显。
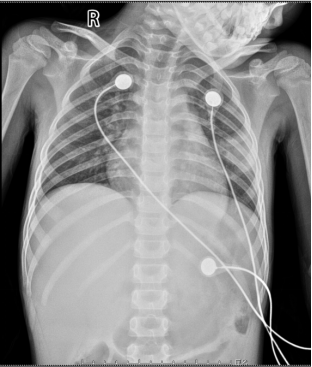
12/15,胸部平片(作者提供)
危急值!孩子的检查结果回示白细胞低下、降钙素原超过 2 ng/mL,血沉、C 反应蛋白都在升高!血红蛋白只有 67 g/L,新冠病毒核酸检测结果也是阳性!胸部平片还示肺部多发病灶!
<<< 上级医生查房
「难怪孩子全身发烫、呼吸急促、还全身皮肤及口唇苍白,原来出现了病毒性肺炎合并脓毒症、白细胞减少、中度贫血、电解质紊乱了!立即联系血站要求配置 1 U 『O』型悬浮去白红细胞,同时建立通道,输注哌拉西林-他唑巴坦、氨溴索、布地奈德,还有雾化吸入干扰素 α1b。」
>>> 入院第 2 日病情
用了 4 次右旋布洛芬栓,孩子还在发热,Tmax 39.7 ℃!精神差、呼吸快、咳嗽多、口唇苍白...
<<< 上级医生查房
「孩子目前多器官功能损害,考虑多系统炎症综合征,立即给地塞米松 4 mg,先连续给 3 日,再联系 1 U 去白红悬浮红细胞。」
「血液科说没有 O 型血了」
「再联系!」
>>> 入院第 3 日
精神仍稍差、发热、头晕,咳嗽程度加重、次数增多,鼻导管吸氧下 SPO2 维持在 92%~95%、心率维持在 135~144 次/分,复查检查结果,又出现危急值!
血常规:白细胞计数 2.13×10^9/L,中性粒细胞计数 0.43×10^9/L,中性粒细胞百分比 20.3%,淋巴细胞百分比 65.8%,单核细胞百分比 13.6%,红细胞 3.34×10^12/L,血红蛋白 91 g/L,红细胞压积 26.10%,血小板 132×10^9/L。
降钙素原 > 100.0 ng/mL;血沉 157 mm/h;C 反应蛋白 230.82 mg/L。
肺部 CT 提示:双肺多发病变。
<<< 上级医生查房
「感染在加重,停哌拉西林-他唑巴坦,换上亚胺培南西司他丁钠,血站那边有 O 型血了吗?」
「还是没有。」
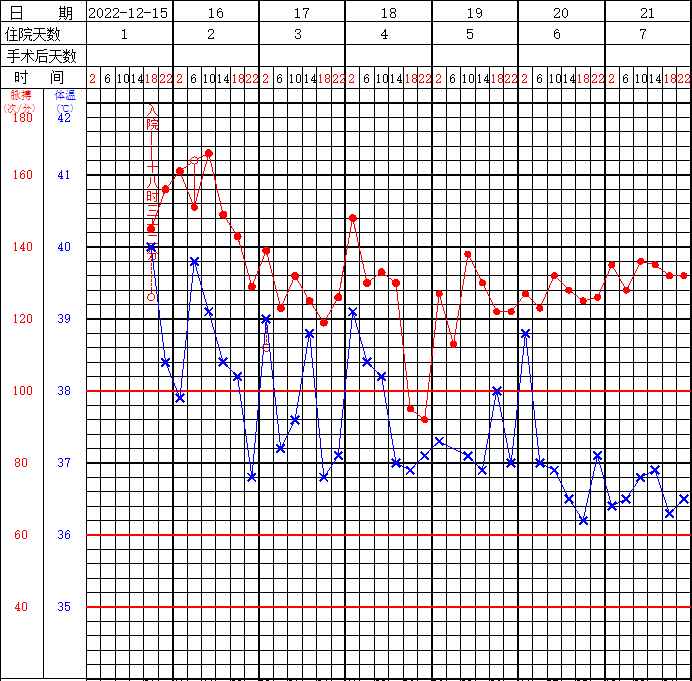
体温单
>>> 入院第 6 日
患儿开始无继续热,但诉心慌,未感明显胸痛,时有咳嗽,约 5~6 声/次,有痰不易咳出,仍气促,稍伴喘息,饮食较前改善,查体肺部听诊闻及呼吸音粗,少量痰鸣音,鼻导管吸氧下 SPO2 维持在 92%~95%、心率维持在 135~140 次/分。加用甲泼尼龙琥珀酸钠 18 mg ivgtt qd。
实验室检查:
血常规:白细胞计数 28.18×10^9/L,中性粒细胞计数 7.18×10^9/L,淋巴细胞计数 5.55×10^9/L,单核细胞计数 15.38×10^9/L,中性粒细胞百分比 25.5 %,淋巴细胞百分比 19.7 %,单核细胞百分比 54.5 %,血红蛋白 84 g/L,血小板 196×10^9/L。
C 反应蛋白 57.29 mg/L;血沉 121 mm/h;降钙素原 13.299 ng/mL。
细胞因子:白介素-6 1067.66 pg/mL,白介素-10 1092.86 pg/mL,γ 干扰素 11.20 pg/mL。
<<< 上级医生查房
「孩子的细胞因子仍高,白细胞也升高,呼吸、心跳还是稍快,但体温稳定,PCT、CRP 下降了,看到了希望!继续亚胺培南西司他丁钠抗感染,仍有干咳,口服右美沙芬愈创甘油醚糖浆吧,联系血液科是否有血了?」
「还是没 O 型血。」
>>> 入院第 9 日
孩子仍频繁干咳,呼吸稍快,心率仍在 140/分左右,血氧饱和度维持在 92~95% 之间。
血常规:白细胞 7.53×10^9/L,中性粒细胞计数 4.00×10^9/L,淋巴细胞计数 2.49×10^9/L,血红蛋白 74 g/L,血小板 524×10^9/L。
肝功能:总蛋白 59.50 g/L,白蛋白 29.80 g/L,余项正常。
电解质:1.85 mmol/L,镁 0.71 mmol/L,钙磷乘积 20.35 mg/dL,铁 6.06 umol/l。
血沉 142 mm/h;降钙素原 0.187 ng/mL;C 反应蛋白 9.80 mg/L。
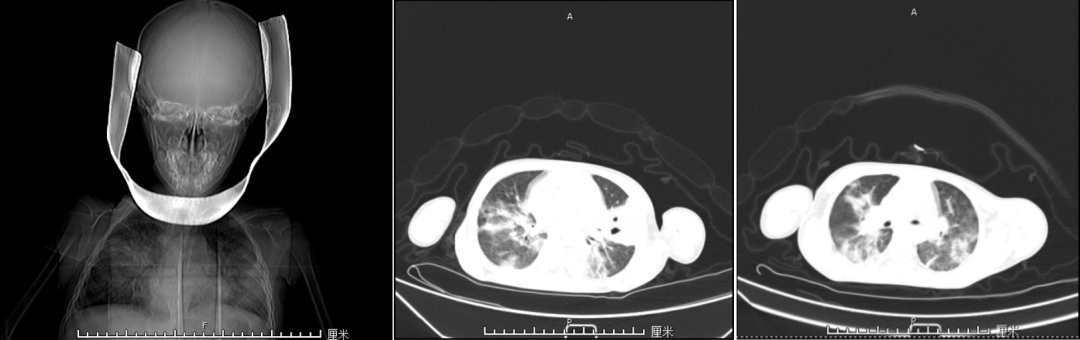
2022/12/23,从左到右, 分别为胸部平片、中肺、下肺 CT 结果(作者提供)
心肌酶酶谱检查无明显异常,白细胞、CRP、PCT 都正常了!可仍贫血,肺部病灶也在增多。
>>> 入院第 14~19 日
患儿颈部、胸部、腹部、四肢等处皮肤出现大量弥漫性红斑样斑丘疹,双下肢侧对称分布,部分融合、突出皮面伴瘙痒,无水泡及坏死情况,局部皮温不高,其他部位未发现皮肤异常情况。咳嗽较前减轻、减少,呼吸仍稍急促,约 50 次/分左右,心率最低时可下降至 110 次/分左右。
心脏彩超: 心腔未见异常分流血流信号;静息状态下心脏结构未见异常;左心收缩功能正常。
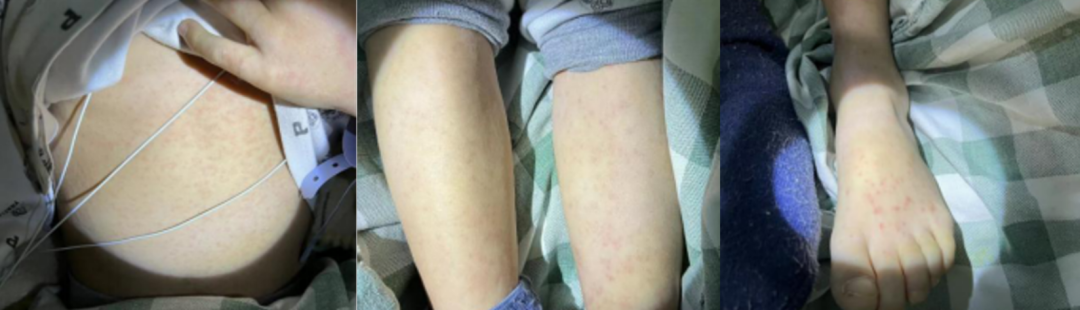
从左到右:腹部、双腿、左脚多性红色皮疹
考虑皮疹应该是急性病毒性荨麻疹,予炉甘石洗剂外擦瘙痒皮疹处,同时口服氯雷他定片治疗。
复查肺部 CT:1. 原双肺肺炎治疗后较前明显吸收、好转,左上肺见一空洞影,其内未见液平征象。2. 原左侧胸腔少量积液治疗后吸收。

2023/1/1,从左到右,分别为胸部平片、中肺、下肺 CT 结果
血常规:白细胞 9.72×10^9/L,中性粒细胞百分比 41.0 %,淋巴细胞百分比 48.1 %,红细胞 2.84×10^12/L,血红蛋白 74 g/L,红细胞压积 22.90 %,血小板 498×10^9/L,超敏 C 反应蛋白 4 mg/L。
<<< 上级医生查房
「患儿无口唇发绀、呼吸困难、喘息等不适,查体肺部听诊连续多日未闻及明显啰音,查体肝脾无肿大,血常规及感染标志物均正常,肺部病灶明显缩小,无积液,考虑亚胺培南西司他丁钠抗感染治疗 12 天效果可,可停止使用了。肺空洞考虑肺纤维化,需要时间慢慢恢复了,血站有血了吗?」
「还是没 O 型血。」
>>> 入院第 22 日
患儿精神尚可,仍时有咳嗽,呼吸音稍粗,无明显干湿性啰音,全身无皮疹、红斑、皮肤瘙痒等不适,SPO2 维持在 93~97%,心率仍在 130~140 次/分,连续多日无 O 型去白悬浮红细胞血,仍无法纠正贫血。
家属签字出院,继续联系血站,必要时于门诊输血。
小结
2021 年发表于 Nature 的一项研究确认 [1],5~9 岁人群的感染病死率( IFR)为 0.001%,80 岁以上的人群增长到 8.29%。也就是说 5~9 岁儿童感染后最容易康复,而 0~4 岁儿童稍高一点,但仍远低于成年和老年患者。可能与儿童感染病毒载量小有关。
诊断
当儿童出现流行病学 + 临床症状 + 核酸/抗原 + 肺部符合肺炎表现后,合并出现以下任何一条不适时,可考虑为重型感染:
超高热或持续高热超过 3 天;
呼吸频率增快(< 2 月龄,RR ≥ 60 次/分;2~12 月龄,RR ≥ 50 次/分;1~5 岁,RR ≥ 40 次/分;> 5 岁,RR ≥ 30 次/分),除外发热和哭闹的影响;
静息状态下,吸空气时指氧饱和度 ≤ 93%;
出现鼻翼煽动、三凹征、喘鸣或喘息;
出现意识障碍或惊厥;
拒食或喂养困难,有脱水征。
美国疾病控制与预防中心(CDC)及世界卫生组织(WHO)将儿童多系统炎症综合征(multisystem inflammatory syndrome in children, MIS-C)定义如下:
年龄 < 21 岁,发热 (体温 > 38.0 ℃) 持续至少 24 h,实验室确诊 2019-nCoV 感染 [当前或近期反转录 PCR(RT-PCR)、抗体或抗原呈阳性] 或 1 个月内有 COVID-19 接触史,实验室检查提示炎症指标升高,多系统器官受累(至少累及 2 个系统),疾病严重需要住院 [2-3]。
但截止 2022 年 12 月 31 日,仍尚无国际公认的诊断标准。
此外,目前的诊断标准以重症住院患儿的临床表现为基础,可能导致一些轻症 MIS-C 病例的漏诊。因此,现有的 MIS-C 诊断标准仍待完善 [7]。
发病机制与表现
一些研究结果均支持 MIS-C 为 2019-nCoV 感染后发生的免疫失调所致 [4],与川崎病(KD)患儿相比,MIS-C 患儿促炎标志物,如 C 反应蛋白 (CRP)、血沉(ESR)、降钙素原(PCT)、白细胞介素 (interleukin,IL)-6 水平升高更明显 [5-7]。
该患儿入院后可 CRP、IL-6 明显处于高值,同时出现了 PCT>100ng/mL,病毒合并细菌性感染,革兰氏阴性菌感染可能性大 [8],因此入院情况十分凶险。
MIS-C 引起该患儿多器官包括肝脏、脾脏、肺部、血液系统、皮肤系统损害,报道呈 MIS-C 易诱发心肌炎 [9],而该患者住院期间心脏彩超未发现异常,但出现了肝脾增大,血细胞减少,皮肤损害。
治疗
目前关于新冠病毒感染后急性期出现的 MIS-C 治疗研究较少。MIS-C 的治疗与川崎病类似,主要包括对症支持治疗、免疫调节治疗、抗病原微生物治疗等。
一项根据美国 CDC、纽约州卫生部和 RCPCH 的意见编写的指南建议对于所有患有川崎病样疾病、有过度炎症反应证据或心脏受累的患儿,首选的治疗方法是静脉注射 IVIG 2 g/kg 和口服阿司匹林。
高危类别 (婴儿、川崎病休克综合征, CRP 超过 130 g/dL、动脉瘤、亚洲种族)的川崎病样疾病患儿应接受静脉注射 IVIg 联合甲泼尼龙治疗 [10]。
美国风湿免疫协会 (American College of Rheumatology,ACR) 将 IVIG 列为 MIS-C 治疗的一线用药,推荐剂量为 2 g/kg [11]。
该患儿住院期早期因高热、多器官损害予地塞米松,中期因为出现喘息再次给予甲泼尼龙短期治疗。针对脓毒症先后予以哌拉西林-他唑巴坦、亚胺培南-西司他丁治疗 15 日,均达到了治疗目的。
患儿的肺部病变在发病 1 周后达到高峰,继续治疗 2 周后进入病灶消除期并出现空洞。
与案例报道显示 [12] 的新冠肺炎肺部病变一般在发病后 14 天左右达到高峰,少部分病例急剧进展,多数在 14 天后进入病灶消除期,表现为病灶逐步吸收,可遗留少许条索状高密度影,提示纤维化的情况相似。
预后
遗憾的是,该患儿的贫血状态因为大环境都在缺血,一直未得到纠正,鼓励孩子出院后继续强化营养支持,我们也将继续随访下去。
儿童新冠肺炎的诊疗方法及长期后遗症等方面尚不明确,还需要后续的大量的实验研究和临床试验研究,此案例希望供广大儿科医务工作者提供参考。
✩ 本文仅供医疗卫生等专业人士参考
作者:蔡泽政
策划:张洁;
题图:站酷海洛;
文中图片:作者提供
参考资料 (上下滑动查看):
[1] O'Driscoll M, Ribeiro Dos Santos G, Wang L, Cummings DAT, Azman AS, Paireau J, Fontanet A, Cauchemez S, Salje H. Age-specific mortality and immunity patterns of SARS-CoV-2. Nature. 2021 Feb;590(7844):140-145. doi: 10.1038/s41586-020-2918-0. Epub 2020 Nov 2. PMID: 33137809.[2] World Health Organization.Multisystem inflammatory syndrome in children and adolescents with COVID-19[EB/OL].(2020-05-15)[2020-06-20].https://www.who.int/publications-detail/multisystem-inflammatory-syndrome-in-children-and-adolescents-with-covid-19.[3] Centers for Disease Control and Prevention.Emergency preparedness and response:multisystem inflammatory syndrome in children (MIS-C) associated with coronavirus disease 2019 (COVID-19) [EB/OL].(2020-05-14)[2020-06-20].https://emergency.cdc.gov/han/2020/han00432.asp.[4] 冯志冠, 鲍燕敏, 杨永弘, 等. 新型冠状病毒感染相关儿童多系统炎症综合征 [J] . 中华实用儿科临床杂志,2020,35 (15): 1121-1124. [5] WhittakerE,BamfordA,KennyJ,et al.Clinical characteristics of 58 children with a pediatric inflammatory multisystem syndrome temporally associated with SARS-CoV-2[J].JAMA,2020: e2010369.DOI: 10.1001/jama.2020.10369.[6] ToubianaJ,PoiraultC,CorsiaA,et al.Kawasaki-like multisystem inflammatory syndrome in children during the covid-19 pandemic in Paris,France:prospective observational study[J].BMJ,2020,369: m2094.DOI: 10.1136/bmj.m2094.[7] 唐家琢, 刘苗, 梁章武, 等. 儿童多系统炎症综合征诊治进展 [J] . 国际儿科学杂志, 2022, 49(11) : 728-733. DOI: 10.3760/cma.j.issn.1673-4408.2022.11.002.[8] 中国医药教育协会感染疾病专业委员会. 降钙素原指导抗菌药物临床合理应用专家共识 [J]. 中华医学杂志,2020,100(36):2813-2821.[9] Schwartz S P, Walker T C, Kihlstrom M, et al. Extracorporeal membrane oxygenation for COVID-19-associated multisystem inflammatory syndrome in a 5-year-old. Am Surg,2022,88(2):174-176.[10] Mahmoud S, El-Kalliny M, Kotby A, et al. Treatment of MIS-C in children and adolescents. Curr Pediatr Rep,2022 :1-10.[11] HendersonLA, CannaSW, FriedmanKG,et al.American College of Rheumatology Clinical Guidance for multisystem inflammatory syndrome in children associated with SARS-CoV-2 and hyperinflammation in pediatric COVID-19:version 2[J].Arthritis Rheumatol,2021,73(4):e13-e29.DOI:10.1002/art.41616.[12] 纪建松等主编. 新冠肺炎 CT 早期征象与鉴别诊断 [M]. 北京:科学出版社, 2020.
