因为担心用药不当,影响胎儿发育,很多准妈妈都会咨询:「医生,我怀孕了,xx 药还能吃吗?」
确实,妊娠期的用药决策需要兼顾孕妇和胎儿,权衡药物对母子双方的获益和风险。
那么呼吸科的常用药,如感冒药、抗菌药、激素,孕妇怎么选用才正确呢?
一、感冒药:哪些能用,哪些不能用?
《特殊人群普通感冒规范用药的专家共识》中指出:孕妇尽量不使用阿司匹林、双氯芬酸钠、苯海拉明、布洛芬、右美沙芬等,以免影响胎儿发育或孕期延长。妊娠 3 个月内禁用愈创木酚甘油醚。
那么问题又来了,孕妇感冒,哪些药能用呢?
1. 解热镇痛药
(1)对乙酰氨基酚:短期解热镇痛首选
文献表示,对乙酰氨基酚被考虑为妊娠期首选的短期用止痛药和退热药。[1]
一项挪威的研究表明,在校正了妊娠前使用对乙酰氨基酚、ADHD 的家族风险,以及对乙酰氨基酚的应用适应证后,研究发现使用该药超过 29 日会增加儿童缺陷/多动障碍(ADHD)的风险,而使用该药不足 8 日则与 ADHD 呈负相关。[2]
与大多数其他药物一样,不建议患者在妊娠期间长期使用对乙酰氨基酚。其成人的治疗剂量为一次 325~1000 mg。
(2)非甾体类抗炎药
非甾体类抗炎药 (NSAID,布洛芬、萘普生、双氯芬酸、阿司匹林等) 在妊娠期和哺乳期的相对安全性和风险性质,通常取决于在妊娠期使用的时机、剂量和药物的具体种类。
一些研究显示,使用 NSAID 治疗的女性出现暂时不孕,其原因可能是黄体化卵泡破裂受到抑制。[3]
晚期妊娠使用 NSAID 或大剂量阿司匹林会抑制前列腺素合成,这有可能引起动脉导管过早关闭;与阿司匹林相比,吲哚美辛和布洛芬对导管的影响似乎要强得多。[4]
考虑到动脉导管过早关闭的风险,建议患者从妊娠 30 周起完全避免使用 NSAID(除低剂量阿司匹林用于产科相关适应证时)。
2. 抗组胺药
大量研究已评估了抗组胺药物在妊娠期使用的安全性。由于第二代抗组胺药的镇静作用更小,胆碱能副作用也更少。更推荐妊娠期患者选用第二代抗组胺药。
第二代抗组胺药:B 类药物 氯雷他定 (10 mg,一日 1 次) 和西替利嗪 (10 mg,一日 1 次),可被考虑为妊娠期的首选第二代抗组胺药。[5]
第一代药物广泛可用、价格低廉。代表药物氯苯那敏可考虑为为妊娠期首选的第一代抗组胺药。氯苯那敏的用药剂量为 4 mg,每 4~6 小时 1 次,剂量不应超过 24 mg/d。[6]
二、抗菌药物:哪些药物会致畸?
已明确无致畸作用的抗菌药物包括:
头孢菌素、青霉素、红霉素 (依托红霉素除外)、阿奇霉素、克林霉素、阿莫西林克拉维酸钾和甲硝唑。
早期妊娠使用以下抗菌药物,可致孕妇「自然流产」:
大环内酯类药物 (不包括红霉素)、喹诺酮类、四环素类、磺胺类药物和甲硝唑之间存在关联。[7]
下列抗菌药物已确定或可能有致畸作用:
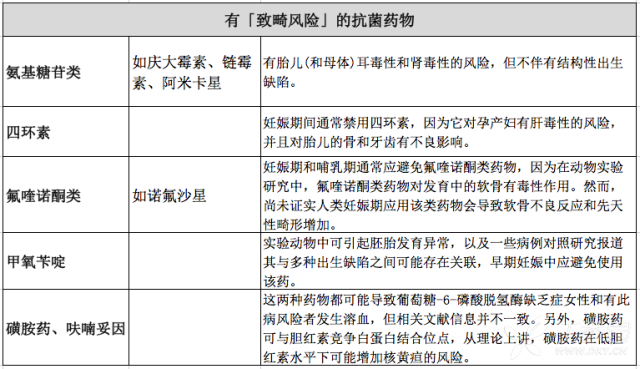
来源:作者整理
三、糖皮质激素,「慎用」怎么用?
糖皮质激素与血浆蛋白结合,主要在肝脏代谢,并通过肾脏和孕妇的胎盘排泄。这么说来,孕妇确实要「慎用」激素,可怎么用呢?
1. 全身性糖皮质激素
Uptodate 资料显示, 妊娠期使用全身性糖皮质激素有 5 个方面的潜在顾虑: 先天畸形 (腭裂多见)、子痫前期、妊娠期糖尿病、低出生体重和新生儿肾上腺皮质功能减退。
但在 2017 年,欧洲皮肤病学论坛(EDF)通过添加和评估了更多新数据证据并在,更新了《妊娠期应用糖皮质激素安全指南》。指南综合分析了多项研究指出:
母体局部使用糖皮质激素与一些分娩方式、出生缺陷、早产和胎儿死亡等不良妊娠结局之间没有关联。
建议妊娠期妇女首选弱、中效糖皮质激素,并在使用时权衡激素对母体的副作用。
强效、大量的糖皮质激素外用于妊娠期妇女时,则会增加低出生体重儿的风险。外用强效糖皮质激素作二线治疗时,疗程应尽可能短,并提供适当的产科护理预防低出生体重的风险。
除此之外,指南也指出:氢化可的松在怀孕期间使用被认为是安全的。
然而,也有其他研究发现:只有 10%~12% 的强的松龙通过胎盘;地塞米松、甲基强的松龙和倍他米松几乎不被胎盘代谢,分别有 67%、45% 和 30% 影响到胎儿;丙酸氟替卡松、布地奈德可能大量通过胎盘;新型糖皮质激素莫米松存在肝脏有首过效果,很大可能不通过胎盘。其他糖皮质激素则缺乏相关研究。
2. 吸入性糖皮质激素
与全身性糖皮质激素(口服、静脉使用)相比,吸入性糖皮质激素因为是局部用药,其安全性数据更让人安心。
美国 FDA 将吸入性布地奈德混悬液划分为妊娠安全分级 B 级。有大样本研究显示,妊娠早期使用吸入性布地奈德并不会增加胎儿先天畸形的风险。而对于中重度哮喘患者,必须吸入支气管扩张剂和糖皮质激素!
小结建议:
临床医生用药时,应尽可能避免胎儿药物暴露。早期妊娠尤应如此,因为这是胎儿器官发生的主要时期,但胎儿在妊娠后期暴露于药物也可导致较轻微的形态学异常、功能异常和生长障碍。
若妊娠女性在早期妊娠使用了安全性不确定的药物,可在妊娠 18 周至 20 周时接受超声检查,以筛查胎儿有无解剖结构异常,如果怀疑有先天性心脏病,应进行胎儿超声心动图检查。
参考文献:
[1] Black R A , Hill D A . Over-the-counter medications in pregnancy.[J]. American Family Physician, 2003, 67(12):548-55.
[2] Ystrom E , Gustavson K , Brandlistuen R E , et al. Prenatal Exposure to Acetaminophen and Risk of ADHD[J]. Pediatrics, 2017:e20163840.
[3] Hsu J W , Uhler M L , Fisher S G , et al. The Effect of Nonsteroidal Antiinflammatory Drugs on Ovulation[J]. Fertility & Sterility, 2001, 76(5):957-961.
[4] Koren G , Florescu A , Costei A M , et al. Nonsteroidal Antiinflammatory Drugs During Third Trimester and the Risk of Premature Closure of the Ductus Arteriosus: A Meta-Analysis[J]. Annals of Pharmacotherapy, 2006, 40(5):824-829.
[5] B. Källén. Use of antihistamine drugs in early pregnancy and delivery outcome[J]. Journal of Maternal-Fetal Medicine, 2002, 11(3):7.
[6] Schatz M, Petitti D. Antihistamines and pregnancy.[J]. Annals of Allergy Asthma & Immunology, 1997, 78(2):157-159.
[7] Muanda F T , Sheehy O , Bérard, Anick. Use of antibiotics during pregnancy and risk of spontaneous abortion.[J]. Cmaj, 2017, 189(17):E625.
