
时隔数年,历经读博规培和老总的沧桑,我终于再次拿起了血压计,BP119/75 mmHg,离「血压升高(≥ 120/80 mmHg)」仅有跬步之遥。
2017 年 11 月 14 日,新版美国高血压临床实践指南一经发布,一石激起千层浪,高血压的标准从 140/90 mmHg 下调为 130/80 mmHg。按此新标准,美国高血压患者将占总人口的 46%。
其实,即便以更为广泛接受的 140/90 mmHg 为诊断标准,在我国高血压的患病率也是非常高的,而且控制率非常低。
2017 年 10 月 25 日,the Lancet 杂志刊登了来自中国「China PEACE Million Persons Project」的数据,该研究从 2014 年 9 月至今在全国 31 个省累计筛查 35-75 岁城乡社区居民超过 170 万人,发现高血压的检出率为 37%,而在检出的高血压患者中知晓率、治疗率和控制率分别为 36%、23% 和 6%。
对于这个迄今全球最大的疾病群体,所有人可能成为当中的一员。而关于血压管理的细节,无论是于己于人,都应该了解更多。
先提一个有趣的小问题:白大衣高血压一般不需吃降压药,但如果医院的护工得了白大衣高血压,这朝夕相对的,要不要吃药?如果不知道答案,就往下看吧。
血压应如何测量
高血压防控首要一步,就是要测准血压,之后才能谈诊断和治疗。然而,正确的测量血压,并不是想象那么简单。2015 年 6 月,在美国医学会各州医学生代表年会上,来自 37 个州的 159 名医学生自愿参加血压测量挑战,对模拟患者进行血压测量,结果却让人大跌眼镜,仅 1 名同学(0.6%)完全做对 11 个得分点,平均分为 4.1 分。
某些得分点做对的人极少,包括:
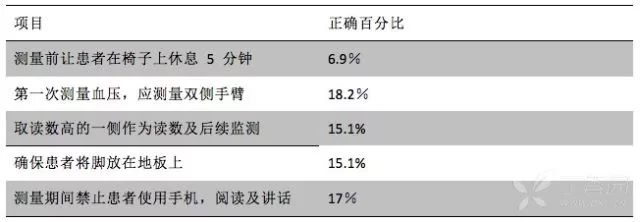
除此以外,测量血压还需要注意以下要点:
(1)测量血压时,手臂不能用力且肘部与心脏在同一水平;
(2)选用合适的袖带尺寸;袖带置于裸臂上;
正确地测量血压,是正确诊断高血压的前提。
除了如何测,还有何时测的问题
17 年美国指南推荐,早上服药前和晚餐前应至少测量 2 次血压;健康人(血压<120/80 mmHg)应该每年测一次血压。
高血压如何诊断
目前除了 2017 版美国高血压临床实践指南(130/80 mmHg)以外,所有的高血压指南(包括欧洲,中国,加拿大,日本,中国台湾等),均仍以 140/90 mmHg 为诊断标准。
而所有指南均一致认为,120/80 mmHg 以下才是健康血压。而血压和年龄呈明显的正相关,健康血压和高血压之间称为「高血压前期」,「血压升高」或「正常高值」。
目前认为,非同日三次血压达到高血压标准,可诊断为高血压。
但需要注意的是,诊室血压 ≥ 140/90 mmHg 的病人,有高达 (10.4%~51.5%) 的是白大衣高血压,而白大衣高血压目前推荐生活控制,不需服药。
目前临床上,还有这样的乱象,单凭诊室血压高,没有靶器官损害,就诊断高血压开始服药,而相当部分病人为白大衣高血压。这类病人服药后家庭血压较低,又不敢随意停药,带来很多不必要的困扰。
再者,少部分诊室血压 120-129/75-79 mmHg 的病人,有可能是隐匿性高血压 (约 10%),漏诊将可能放任靶器官损害的出现。
因此,高血压的诊断除了讲截断值(cut-point),还要讲流程和测量方法(诊室血压,家庭血压,动态血压)。特别对于血压位于 120-159/80-99 mmHg 区间(高血压前期和 1 级高血压标准),无靶器官损害及合并症的患者,诊断高血压要特别谨慎。
这里以 15 年版的台湾高血压指南为例说明。指南中提到,对于初次就诊 BP ≥ 140/90 mmHg 病人,在 2-4 周之后再次测量血压
(1)血压低于 120/80 mmHg 则继续随访。
(2)血压介于 120-139/80-89 mmHg,应该行动态血压或者家庭血压监测排查有无隐匿性高血压。
(3)血压仍大于 140/90 mmHg 时,评估有无靶器官损害,如有则诊断高血压启动治疗。如无,则建议家庭血压监测(HBPM)或者动态血压监测(ABPM),如果 HBPM 或 ABPM 不高,考虑白大衣高血压,继续随诊并生活控制。
17 年美国指南虽在诊断标准上比较「激进」,但在诊断细节上其实非常细致。指南中推荐:诊室血压 130-160/80-100 mmHg 应行 HBPM 或 ABPM 排查白大衣高血压,是 IIa 级推荐。
要注意的是,对于不同的测量方法,高血压诊断的截断值也不一样,诊室血压 140/90 mmHg 相当于家庭自测血压 135/85 mmHg、动态血压全天平均值 130/80 mmHg。
具体对应的数据见下表(摘录至 17 版美国指南)
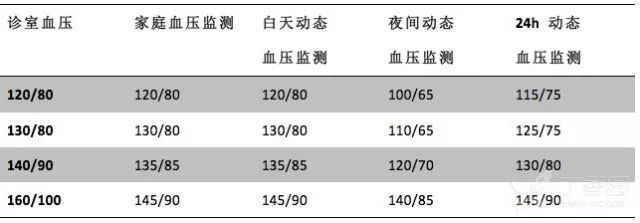
所以说,经常有病人提到家里测的血压比诊室要低一些,其实并不是电子血压计不准。
改善生活方式:贯穿全程
无论是高血压还是高血压前期病人,无论是否服药、血压是否达标,生活方式的改善都必须长期坚持,贯穿全程。
减重、地中海饮食、限盐、限酒、多运动是目前循证证据较充分的生活干预方式。具体对血压的影响可见于下表(整理自 17 年美国指南)

注:1 个标准剂量相当于 351 ml 啤酒,146 ml 葡萄酒。
可见,肥胖、高盐饮食、饮酒、少运动也可以视为高血压治疗的「可逆因素」,可逆因素越多,生活控制所带来的血压下降就更明显。
何时启动药物治疗
对于高血压,病人问的最多的一个问题就是「可不可以不吃药,吃了之后能不能停」,而医生关注的是「要不要启动药物治疗」。
对于第一个问题,如上文所提,要看看「可逆因素」多不多。比如,一个喜欢吃香喝辣的胖子,血压 145/90 mmHg,我会说,兄弟,努力一下,有希望不用吃药。而对于一个生活健康的「五有」(有理想、有道德、有文化、有纪律、有高血压)青年,血压 145/90 mmHg,可能不吃药不行。
要不要启动药物治疗,有些情况是很明确的,不需先尝试生活方式改善。包括以下 4 种情况:
(1)有靶器官损害者:左室肥厚;颈动脉内膜增厚或斑块;微量蛋白尿等。
(2)有合并症者:冠心病,心衰,卒中,糖尿病,慢性肾病,外周血管病变。
(3)危险因素多,心血管风险高者。17 年美国高血压指南建议 10 年 ASCVD 风险大于 10%,则血压大于 130/80 mmHg 就开始药物治疗。
(4)血压大于 160/100 mmHg 者。
而有些情况是有争议的,争议的主要是这样的人群:1 级高血压(140-159/90-99 mmHg),低至中度心血管风险患者。争议点在于是否先经过生活控制无效后再开始服药。不同指南的推荐有所差异。
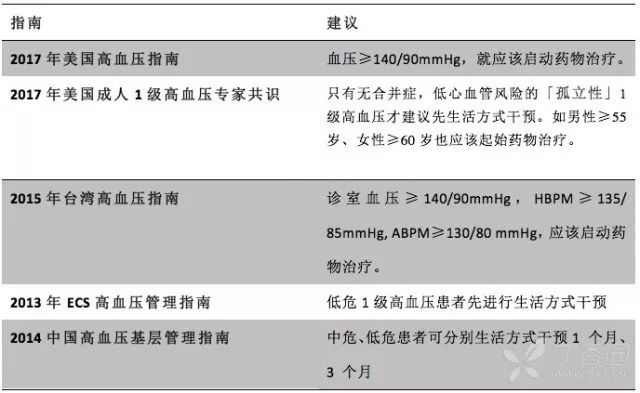
总体来说,目前越来越倾向诊断高血压(140/90 mmHg)就开始服药。如拟先行生活方式控制,观察期应较短,不应该超过 3 个月。
另外,笔者认为,对于「可逆因素」(肥胖、高盐饮食、饮酒、少运动、OSAHS)不多的人群,可预想生活方式干预后仍难以达标,就可以直接开始药物治疗了。
白大衣高血压是在病人和医生的诊疗过程中产生的,和情绪压力、应激等因素相关,而不是看到白大衣就血压升高。所以医院护工阿姨阿姨平时看到走来走去的医生血压也不会增高的,不需要服药,生活控制就可。
降压越低越好?
高血压治疗通常的目标值是 140/90 mmHg。
对于部分病人目标值为 130/80 mmHg:包括合并糖尿病,慢性肾脏病,冠心病,心力衰竭,卒中二级预防,外周血管疾病;10 年 ASCVD 风险 ≥ 10%。
而老年患者(60~65 岁以上)的降压目标值大部分指南(包括最新 17 年老年高血压的诊断与治疗中国专家共识),建议控制 150/90 mmHg 以下,可耐受情况下降至 140/90 mmHg 可能更好。而 17 年美国指南则建议大于 65 岁活动能力好的老年人 SBP 应该降至 130/80 mmHg 以下。
目前高血压的目标值是否应该越低越好争议较大,对于老年患者,血压降得更低不一定有额外获益,太低(120/80 mmHg)可能还有坏处。
作者:中山大学孙逸仙纪念医院心血管内科 麦憬霆主治医师
审阅:中山大学孙逸仙纪念医院心血管内科 陈样新副教授 王景峰教授
参考文献
1.2017ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults
2. Prevalence, awareness, treatment, and control of hypertension in China: data from 1.7 million adults in a population-based screening study (China PEACE Million Persons Project). Lancet. 25 October 2017.
3.Clinical Perspective on Antihypertensive Drug Treatment in Adults with Grade 1 Hypertension and Low to Moderate Cardiovascular Risk. An International Expert Consultation.Current Problems in Cardiology,2017, 42 (7) :198
4. 2017 年老年高血压的诊断与治疗中国专家共识.
5. 中国高血压基层管理指南(2014 年修订版)
6. 2013 年 ESH/ESC 高血压治疗指南
7.2015 Guidelines of the Taiwan Society of Cardiology and the Taiwan Hypertension Society for the Management of Hypertension
8. Prevalence of white-coat and masked hypertension in national and international registries.Hypertension Research (2014), 1–7
9. Medical Students Fall Short on Blood Pressure Check Challenge. JAMA. Published online August 30, 2017
编辑:任杨源 lightningwing
本文首发:丁香园
